Dlaczego po 25. roku życia profilaktyka ginekologiczna staje się kluczowa
Biologiczne i życiowe „przełączenie” po 25. roku
Około 25. roku życia organizm większości kobiet wychodzi z okresu dojrzewania i wchodzi w względnie stabilną fazę hormonalną. Cykl menstruacyjny zazwyczaj staje się bardziej przewidywalny, a owulacje – częstsze i regularne. To dobry moment, żeby uporządkować profilaktykę ginekologiczną, bo nałożyły się już na siebie: kilka lat aktywności seksualnej, pierwsze stresy zawodowe, zmiany stylu życia.
W tym wieku częściej pojawia się też stabilizacja życia intymnego – stały partner, regularne współżycie, a jednocześnie decyzje dotyczące płodności: planowanie ciąży w najbliższych latach albo świadome jej odkładanie z pomocą antykoncepcji. Każda z tych opcji wymaga innego podejścia do badań kontrolnych, ale w obu przypadkach fundamentem pozostają regularne wizyty u ginekologa i minimum raz na kilka lat cytologia szyjki macicy.
Między 25. a 35. rokiem życia rośnie też ekspozycja na czynniki środowiskowe: praca w trybie siedzącym, częsty stres, nieregularne posiłki, sięganie po używki (papierosy, alkohol, czasem energetyki jako „paliwo” do pracy). Jeśli dołożyć do tego małą ilość snu i brak ruchu, pojawia się mieszanka sprzyjająca zaburzeniom hormonalnym, rozchwianiu cyklu, obniżeniu odporności i podatności na infekcje intymne.
Styl życia a hormony i zdrowie intymne
Układ hormonalny jest bardzo wrażliwy na codzienne nawyki. Przewlekły stres podwyższa poziom kortyzolu, co może wpływać na wydzielanie gonadotropin (FSH, LH), a w konsekwencji na jakość owulacji, długość cyklu i samopoczucie. Kobiety po 25. roku życia często raportują: nagłe wydłużenie lub skrócenie cyklu, mocniejsze objawy PMS, wahania nastroju czy problemy z libido – często właśnie w okresie dużych zmian zawodowych lub życiowych.
Praca siedząca i mała ilość ruchu sprzyjają zastojowi krwi w miednicy mniejszej, co może nasilać bolesne miesiączki, uczucie „ciężkości” w dole brzucha, a u niektórych – objawy żylaków sromu i odbytu. Palenie papierosów osłabia mikrokrążenie, zmniejsza odporność błon śluzowych i utrudnia ich regenerację, co podnosi ryzyko utrzymywania się infekcji HPV i rozwijania zmian przednowotworowych szyjki macicy.
Do tego dochodzą niestabilne nawyki żywieniowe – diety redukcyjne, naprzemienne „czyste jedzenie” i podjadanie pod wpływem stresu. Gwałtowne zmiany masy ciała mogą powodować zaburzenia cyklu, problemy z owulacją, a także sprzyjać zaburzeniom pracy tarczycy, które silnie oddziałują na układ rozrodczy. Profilaktyka ginekologiczna po 25. roku życia musi brać pod uwagę nie tylko narządy płciowe, ale cały kontekst funkcjonowania organizmu.
Najczęstsze problemy zdrowotne u kobiet po 25. roku życia
Po 25. roku życia lekarze ginekologii często obserwują podobny zestaw dolegliwości i problemów. Część z nich wynika z aktywności seksualnej i stylu życia, część – z biologicznego dojrzewania układu rozrodczego.
Do najczęstszych należą:
- nawracające infekcje intymne (bakteryjne, grzybicze, rzęsistkowe) – objawiają się świądem, pieczeniem, zmienionymi upławami, nieprzyjemnym zapachem, czasem bólem przy współżyciu;
- zaburzenia cyklu – wydłużenie lub skrócenie czasu między miesiączkami, krwawienia międzymiesiączkowe, bardzo skąpe lub bardzo obfite miesiączki;
- pierwsze objawy przewlekłych chorób ginekologicznych, np. endometriozy (bardzo bolesne miesiączki, ból przy współżyciu, przewlekły ból miednicy), zespołu policystycznych jajników (PCOS: nieregularne cykle, trądzik, nadmierne owłosienie, problemy z owulacją);
- zakażenia przenoszone drogą płciową (chlamydioza, rzeżączka, kiła, zakażenie HPV), które u młodych kobiet często przebiegają bezobjawowo;
- zmiany przedrakowe szyjki macicy, rozwijające się zwykle po kilku latach utrzymywania się zakażenia HPV o wysokim ryzyku onkogennym.
Wiele z tych problemów na początku nie daje objawów albo są one tak łagodne, że kobieta przypisuje je „stresowi”, „cyklicznym wahaniom” albo „urodzie swoich miesiączek”. Profilaktyka ginekologiczna po 25. roku życia ma za zadanie wyłapać te sygnały na jak najwcześniejszym etapie.
Ryzyko zmian przedrakowych szyjki macicy a HPV
Większość kobiet zakaża się wirusem HPV w ciągu kilku pierwszych lat aktywności seksualnej. W ogromnej części przypadków organizm samodzielnie eliminuje wirusa w ciągu 1–2 lat. Problem pojawia się, gdy:
- zakażenie dotyczy typów wysokiego ryzyka (np. 16, 18),
- utrzymuje się przewlekle (kilka lat),
- nakładają się inne czynniki: palenie papierosów, przewlekłe stany zapalne, obniżona odporność.
Po 25. roku życia minęło najczęściej kilka lat od rozpoczęcia współżycia, więc zaczyna rosnąć ryzyko pojawiania się zmian dysplastycznych (CIN 1–3) w szyjce macicy. Zmiany te zwykle nie bolą, nie swędzą, nie wywołują nietypowych objawów. Ich jedynym „świadkiem” jest wynik cytologii lub testu HPV.
Profilaktyka raka szyjki macicy na tym etapie opiera się przede wszystkim na trzech filarach:
- regularnej cytologii,
- rozważeniu testu HPV (szczególnie w połączeniu z cytologią – tzw. co-test),
- ograniczeniu czynników pogarszających odporność szyjki macicy (palenie, przewlekłe stany zapalne, brak leczenia infekcji).
„Czuję się zdrowo” a „jestem regularnie badana”
Brak dolegliwości nie oznacza automatycznie, że w narządach rodnych nie dzieje się nic niepokojącego. Wiele chorób ginekologicznych przebiega niemal bezobjawowo na wczesnym etapie – dotyczy to zwłaszcza:
- zakażeń chlamydią (mogą niszczyć jajowody i utrudniać zajście w ciążę, zanim pojawią się wyraźne objawy),
- łagodnych torbieli jajnika, które początkowo nie dają bólu,
- początkowych zmian przedrakowych szyjki macicy (widocznych wyłącznie w badaniach przesiewowych),
- początku endometriozy (objawy bywają subtelne lub przypisywane „naturalnemu bólowi miesiączkowemu”).
Przykładowa sytuacja z gabinetu: 28-letnia pacjentka, nigdy wcześniej nie była u ginekologa, „bo wszystko w porządku”. Regularne miesiączki, stały partner, brak bólu. Pierwsza cytologia wykazuje zmiany śródnabłonkowe niskiego/średniego stopnia i konieczność dalszej diagnostyki kolposkopowej. Bez badania profilaktycznego taka zmiana mogłaby utrzymywać się i postępować przez lata.
Różnica między „czuję się zdrowo” a „jestem regularnie badana” jest więc zasadnicza. Profilaktyka ginekologiczna po 25. roku życia ma działać wtedy, kiedy jeszcze nic nie boli – właśnie dlatego ma sens.
Co obejmuje profilaktyka ginekologiczna – podstawowy „pakiet” po 25. roku życia
Stałe elementy profilaktyki u kobiet po 25. roku życia
Profilaktyka ginekologiczna po 25. roku życia nie sprowadza się do pojedynczego badania. To zestaw działań, które powtarza się w określonych odstępach czasowych. W „podstawowym pakiecie” znajdują się zazwyczaj:
- Wywiad medyczny i ginekologiczny – rozmowa z lekarzem, podczas której zbierane są informacje o cyklu, objawach, chorobach towarzyszących, stylu życia, antykoncepcji, planach prokreacyjnych.
- Badanie ginekologiczne z wziernikiem – pozwala ocenić stan sromu, pochwy, szyjki macicy, zauważyć nadżerki, polipy, nietypowe upławy, ślady stanu zapalnego.
- Badanie dwuręczne (palpacyjne) – lekarz ocenia macicę i przydatki (jajniki, jajowody) przez pochwę i powłoki brzuszne, sprawdza bolesność, wielkość, ruchomość narządów.
- Cytologia szyjki macicy – pobranie komórek z tarczy i kanału szyjki macicy w celu oceny pod mikroskopem. Cytologia jest podstawą profilaktyki raka szyjki macicy.
- USG narządu rodnego – najczęściej USG przezpochwowe, które pozwala ocenić macicę, endometrium, jajniki, wykryć torbiele, mięśniaki, guzy, a także szacunkowo ocenić owulację i rezerwę jajnikową (w określonych sytuacjach).
Ten zestaw badań wykonywany regularnie daje dość pełny obraz stanu zdrowia ginekologicznego. U zdrowej kobiety po 25. roku życia, bez obciążeń, raz w roku wizyta kontrolna z badaniem i USG jest rozsądnym minimum.
Rozszerzona profilaktyka – kiedy wchodzi w grę
U niektórych kobiet profilaktyka ginekologiczna wymaga poszerzenia „pakietu podstawowego”. Powody są różne: wcześniejsze nieprawidłowe wyniki, objawy, choroby przewlekłe, styl życia, liczba partnerów. Do najczęściej dodatkowo zlecanych badań należą:
- Test na HPV – wykrywa obecność DNA wirusa brodawczaka ludzkiego o wysokim ryzyku onkogennym. Szczególnie polecany kobietom po 30. roku życia, ale bywa wykonywany także u młodszych, zwłaszcza przy nieprawidłowej cytologii lub licznych partnerach seksualnych.
- Badania na choroby przenoszone drogą płciową (STI) – np. chlamydia, rzeżączka, kiła, HIV, HCV, HSV. Wskazaniami są: częsta zmiana partnerów, seks bez prezerwatywy, objawy typu nietypowe upławy, ból przy współżyciu, krwawienia po stosunku.
- USG piersi – zalecane zwykle kobietom poniżej 40. roku życia jako metoda obrazowania piersi (u młodych kobiet pierś jest bardziej „gęsta”, stąd USG bywa lepszym wyborem niż mammografia). Dobrze, jeśli pierwsze badanie obrazowe piersi pojawi się właśnie ok. 25–30 r.ż.
- Badania hormonalne – FSH, LH, estradiol, progesteron, prolaktyna, TSH, czasem androgeny (testosteron, DHEA-S), jeśli występują zaburzenia cyklu, trudności z zajściem w ciążę, objawy PCOS, nagłe zmiany masy ciała, przewlekłe zmęczenie.
- Posiewy i wymazy z pochwy i szyjki – jeśli występują nawracające infekcje, nietypowe upławy lub brak poprawy po standardowym leczeniu.
Decyzja o takim „rozszerzeniu” zapada indywidualnie po rozmowie z ginekologiem. Profilaktyka ginekologiczna po 25. roku życia powinna być szyta na miarę: co innego będzie potrzebować kobieta w stałym monogamicznym związku planująca ciążę za rok, a co innego osoba z kilkoma partnerami w ostatnim czasie, niestosująca prezerwatywy.
Częstotliwość badań – prosty schemat wyjściowy
Na start przydatny bywa prosty „kalendarz” profilaktyki. Może później zostać zmodyfikowany przez lekarza, ale jako baza sprawdza się u wielu kobiet:
- Wizyta kontrolna u ginekologa + badanie na fotelu + USG – co 12 miesięcy, a przy nieprawidłowościach lub dolegliwościach częściej (co 3–6 miesięcy, zgodnie z zaleceniami).
- Cytologia szyjki macicy – w Polsce standardowo co 3 lata u kobiet w wieku 25–59 lat, jeśli poprzednie wyniki były prawidłowe. Coroczna cytologia może być zalecana przy czynnikach ryzyka (np. częsta zmiana partnerów, palenie, wcześniejsze nieprawidłowości).
- USG piersi – co 1–2 lata od około 25–30 r.ż., a przy obciążeniu rodzinnym (rak piersi/jajnika w rodzinie) zdecydowanie częściej, zgodnie z zaleceniami onkologicznymi.
- Test HPV – w schemacie przesiewowym często co 5 lat u kobiet po 30. r.ż. (w połączeniu z cytologią), ale przy wcześniejszych nieprawidłowościach częściej.
- Badania STI – bez sztywnego harmonogramu; zawsze przy zmianie partnera, ryzykownym kontakcie seksualnym lub niepokojących objawach.
Tabela poniżej porządkuje orientacyjny schemat dla zdrowej kobiety bez dodatkowych obciążeń (realny harmonogram zawsze powinien ustalić lekarz).
| Badanie / element profilaktyki | Orientacyjna częstość po 25. r.ż. | Uwagi |
|---|---|---|
| Wizyta ginekologiczna + badanie na fotelu | co 12 miesięcy | Przy dolegliwościach lub leczeniu – zgodnie z zaleceniem lekarza, nawet co 3–6 miesięcy. |
| Cytologia szyjki macicy | co 3 lata (przy prawidłowych wynikach) | Przy czynnikach ryzyka lub wcześniejszych nieprawidłowościach – częściej, zwykle co 12 miesięcy. |
| Test HPV (typy onkogenne) | co 5 lat po 30. r.ż. (w schematach przesiewowych) | Przy nieprawidłowej cytologii, licznych partnerach – indywidualne odstępy, często krótsze. |
| USG przezpochwowe | co 12 miesięcy | Przy torbielach, mięśniakach, endometriozie – kontrolnie częściej (np. co 3–6 miesięcy). |
| USG piersi | co 1–2 lata | Przy obciążeniu rodzinnym rakiem piersi/jajnika – zwykle częściej, włączając poradę genetyczną. |
| Badania STI | bez sztywnego harmonogramu | Zawsze po ryzykownym kontakcie seksualnym, przy zmianie partnera lub nietypowych objawach. |
Krok pierwszy: wywiad i rozmowa z ginekologiem
Co lekarz zwykle pyta na początku wizyty
Wywiad to fundament profilaktyki. Dobrze zebrane informacje często szybciej „sygnalizują” problem niż najbardziej zaawansowane badanie. Standardowo lekarz dopytuje o kilka obszarów:
- Cykl miesiączkowy – wiek pierwszej miesiączki, długość cyklu, czas krwawienia, obfitość, ból, plamienia śródcykliczne lub przed miesiączką.
- Objawy na co dzień – bóle podbrzusza, bóle przy współżyciu, upławy (kolor, zapach, konsystencja), świąd, pieczenie, krwawienia po stosunku.
- Seksualność – liczba aktualnych i niedawnych partnerów, rodzaj współżycia, stosowanie prezerwatyw i innych metod bariery, komfort seksualny (ból, suchość, problemy z orgazmem).
- Antykoncepcja – stosowana metoda, tolerancja, działania niepożądane, ewentualne objawy sugerujące przeciwwskazania (np. migreny z aurą przy tabletkach).
- Plany rozrodcze – czy ciąża jest planowana w najbliższych latach, czy raczej odkładana, czy występowały trudności z zajściem w ciążę w przeszłości.
- Historia ginekologiczna – przebyte ciąże, poronienia, zabiegi (łyżeczkowanie, konizacja, laparoskopie), wcześniejsze nieprawidłowe cytologie, rozpoznane choroby (PCOS, endometrioza, mięśniaki).
- Choroby ogólne i leki – nadciśnienie, cukrzyca, choroby tarczycy, choroby autoimmunologiczne, leki przewlekłe, suplementy, palenie tytoniu, używki.
- Wywiad rodzinny – rak piersi, jajnika, trzonu macicy, jelita grubego, udary, zawały w młodym wieku.
Jak się przygotować do wywiadu, żeby wizyta była maksymalnie konkretna
Rozmowa przebiega sprawniej, jeśli część informacji jest przygotowana z wyprzedzeniem. W praktyce pomaga:
- Zapisanie daty ostatniej miesiączki i orientacyjnej długości cyklu. Jeśli używasz aplikacji do śledzenia cyklu, możesz pokazać lekarzowi wykresy.
- Spis leków i suplementów, także tych „ziołowych” i kupowanych bez recepty.
- Notatka o objawach – od kiedy występują, co je nasila lub łagodzi, w którym momencie cyklu są najmocniejsze.
- Historia wcześniejszych wyników – jeśli to możliwe, zabierz poprzednie cytologie, karty wypisowe ze szpitala, opisy USG.
Jeśli coś budzi lęk lub wstyd (np. ból przy współżyciu, krwawienia po seksie, problemy z libido), lepiej powiedzieć to wprost. Dla ginekologa są to codzienne tematy, natomiast dla procesu diagnostycznego bywają kluczowe.
Pytania, które warto zadać lekarzowi
Wywiad to nie tylko odpowiedzi, ale również Twoje pytania. Po 25. roku życia szczególnie przydatne bywa poruszenie kwestii:
- jak często w Twojej sytuacji wykonywać cytologię i czy rozważyć test HPV,
- jaka metoda antykoncepcji jest najbezpieczniejsza przy Twoich chorobach współistniejących,
- czy Twoje bóle miesiączkowe mieszczą się w normie, czy wymagają dalszej diagnostyki (np. w kierunku endometriozy),
- czy w Twoim przypadku zasadne jest USG piersi i kiedy rozpocząć regularne badania obrazowe,
- czy plan ciąży (za rok, za pięć lat, „nie wiem kiedy”) wpływa na wybór badań i antykoncepcji.
Krótka, konkretna rozmowa na początku wizyty porządkuje dalsze działania: od razu wiadomo, na co zwrócić uwagę w badaniu i jak ułożyć harmonogram kontroli.
Krok drugi: badanie ginekologiczne – jak przebiega i jak się przygotować
Przebieg standardowego badania w gabinecie
Badanie ginekologiczne u dorosłej kobiety składa się z kilku etapów. Kolejność może się minimalnie różnić między gabinetami, ale schemat jest podobny:
- Krótka rozmowa i wywiad (jeśli nie został zebrany wcześniej).
- Badanie na fotelu ginekologicznym z użyciem wziernika – ocena sromu, wejścia do pochwy, ścian pochwy i szyjki macicy.
- Pobranie cytologii (jeśli jest zaplanowana) lub ewentualnych wymazów.
- Badanie dwuręczne (palpacyjne) – ocena macicy i przydatków przez pochwę i powłoki brzuszne.
- USG przezpochwowe (jeśli jest dostępne w gabinecie) lub skierowanie na USG.
Całość (razem z rozmową) zwykle mieści się w 15–30 minutach, chyba że konieczne są dodatkowe procedury lub szersza konsultacja.
Badanie z użyciem wziernika – co dokładnie się dzieje
Po zajęciu miejsca na fotelu lekarz delikatnie wprowadza do pochwy wziernik – jednorazowy plastikowy lub metalowy instrument, który umożliwia obejrzenie szyjki macicy i ścian pochwy. Podczas tego etapu:
- oceniany jest stan nabłonka (czy nie ma nadżerek, nadżerek rzekomych, owrzodzeń),
- lekarz zwraca uwagę na wydzielinę – jej kolor, konsystencję, obecność ropy, krwi, pienistej lub serowatej struktury,
- może zauważyć polipy, zmiany naczyniowe, ślady przewlekłego stanu zapalnego.
To właśnie w tej fazie najczęściej pobierana jest cytologia, a także ewentualne wymazy na infekcje (chlamydia, rzeżączka, trichomonas) czy wymaz „czystości” pochwy.
Badanie dwuręczne – po co jest potrzebne
Drugi etap badania to tzw. badanie dwuręczne. Jedna dłoń lekarza (w rękawiczce) znajduje się w pochwie, druga na powłokach brzusznych. Dzięki temu można:
- ocenić wielkość i położenie macicy (np. przodozgięcie, tyłozgięcie, powiększenie),
- sprawdzić bolesność przydatków (jajników, jajowodów),
- wyczuć większe torbiele, mięśniaki lub nacieki, które wymagają dalszej diagnostyki obrazowej,
- ocenić ruchomość narządów i ewentualne zrosty (np. przy podejrzeniu endometriozy lub przebytej miednicznej choroby zapalnej).
Badanie może być nieco nieprzyjemne przy stanach zapalnych, endometriozie czy świeżych zrostach pooperacyjnych, ale pomaga szybko wykryć wiele poważnych zmian.
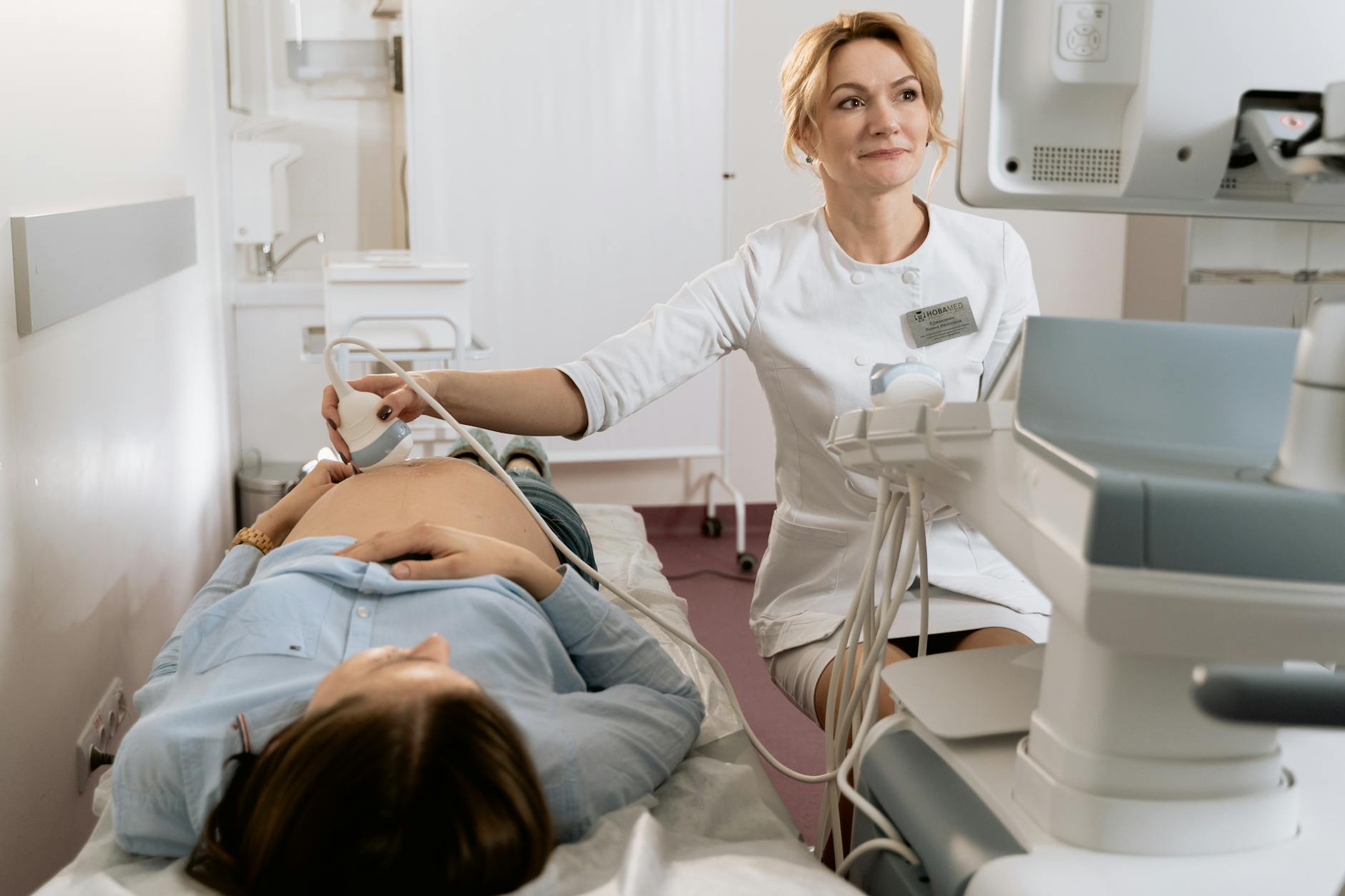
USG przezpochwowe – kluczowe badanie obrazowe po 25. roku życia
USG dopochwowe umożliwia dokładną ocenę narządu rodnego. Sonda pokryta żelem i osłonką jest wprowadzana do pochwy na kilka centymetrów. W trakcie badania lekarz ocenia:
- Trzon macicy – wielkość, kształt, obecność mięśniaków, nieprawidłowych zgrubień.
- Endometrium – grubość, jednorodność, ewentualne polipy, torbiele podśluzówkowe.
- Jajniki – wielkość, liczba i rozkład pęcherzyków, obecność torbieli, guzów, ognisk endometriozy (torbiele „czekoladowe”).
- Przestrzeń za macicą – obecność płynu, zrostów, nacieków.
Dla wielu kobiet po 25. r.ż. USG przezpochwowe jest podstawowym badaniem kontrolnym – pozwala wykryć zmiany, które nie dają jeszcze objawów (np. małe torbiele, wczesne mięśniaki).
Jak przygotować się do badania ginekologicznego
Przygotowanie nie jest skomplikowane, ale kilka prostych zasad poprawia komfort i jakość badania:
- Higiena intymna – wystarczy zwykłe mydło lub płyn do higieny intymnej. Nie wykonuj irygacji pochwy ani nie używaj silnie perfumowanych kosmetyków, żeby nie zafałszować obrazu klinicznego.
- Termin względem cyklu – najlepszy czas na badanie i cytologię to zwykle pierwsza połowa cyklu, tuż po zakończeniu miesiączki. Przy silnych dolegliwościach lub krwawieniach międzymiesiączkowych badanie można wykonać także w innych dniach.
- Unikaj współżycia przez 24–48 godzin przed planowaną cytologią oraz nie stosuj globulek dopochwowych na kilka dni przed pobraniem wymazów, o ile lekarz nie zaleci inaczej.
- Pęcherz moczowy – do USG przezpochwowego zwykle lepiej, aby pęcherz był opróżniony. Jeśli planowane jest USG przezbrzuszne, czasem proszona jesteś o wypicie wcześniej większej ilości wody.
Jeśli masz silny lęk przed badaniem, możesz powiedzieć o tym lekarzowi na początku wizyty. Czasem wystarczy wolniejsze tempo, dokładne tłumaczenie kolejnych kroków i dodatkowa chwila na rozluźnienie mięśni.
Najczęstsze obawy związane z badaniem
Po 25. roku życia wiele kobiet wciąż unika ginekologa z obawy przed bólem, wstydem czy oceną. W praktyce najczęściej pojawiają się pytania:
- Czy badanie boli? – fizjologicznie nie powinno powodować silnego bólu. Dyskomfort może się pojawić przy stanach zapalnych, zbyt dużym napięciu mięśni lub specyficznych schorzeniach (np. vestibulodynia). W takich sytuacjach badanie można modyfikować: użyć mniejszego wziernika, zmienić pozycję, podzielić je na etapy.
- Czy muszę się całkowicie rozebrać? – do badania ginekologicznego konieczne jest zdjęcie bielizny od pasa w dół. Wiele gabinetów zapewnia jednorazowe spódniczki lub prześcieradła; jeśli ich nie ma, możesz poprosić o dodatkową osłonę.
- Czy partner może być obecny? – zależy to od zasad gabinetu i Twojego komfortu. Niektóre kobiety czują się pewniej z osobą towarzyszącą, inne wolą intymność. Ostateczna decyzja należy do Ciebie i lekarza.

Krok trzeci: cytologia szyjki macicy po 25. roku życia
Na czym polega badanie cytologiczne
Cytologia to badanie komórek pobranych z tarczy i kanału szyjki macicy. W trakcie badania lekarz:
- umieszcza w pochwie wziernik, aby uwidocznić szyjkę macicy,
- pobiera komórki za pomocą specjalnej szczoteczki (czasem dwóch – osobno z tarczy i kanału),
- umieszcza materiał na szkiełku (cytologia klasyczna) lub w pojemniku z płynem (cytologia na podłożu płynnym – LBC),
- przekazuje próbkę do laboratorium, gdzie komórki są oceniane pod mikroskopem.
Samo pobranie trwa kilkanaście sekund. Możesz odczuwać lekki dyskomfort lub krótkie „szczypnięcie”, ale silny ból nie jest typowy – warto wtedy poinformować lekarza.
Jak często wykonywać cytologię po 25. roku życia
Częstotliwość cytologii zależy od kilku elementów: wyniku poprzednich badań, obecności wirusa HPV, chorób współistniejących oraz historii położniczej. Ogólne schematy najczęściej wyglądają tak:
- Kobieta zdrowa, bez obciążeń, prawidłowe wyniki – cytologia co 3 lata (jeśli wykonywana jest klasyczna cytologia konwencjonalna) lub co 3–5 lat przy cytologii w połączeniu z testem HPV, zależnie od zaleceń krajowych.
- Nieprawidłowy wynik w przeszłości (np. ASC-US, LSIL) – konieczne mogą być częstsze kontrole, np. po 6–12 miesiącach, a następnie po ustabilizowaniu obrazu powrót do interwału 3-letniego.
- Infekcja wysokoonkogennym HPV – nawet przy prawidłowej cytologii zwykle rozważa się gęstsze monitorowanie (np. co 12 miesięcy), szczególnie jeśli zakażenie utrzymuje się w kolejnych testach.
- Stan po leczeniu zmian dysplastycznych lub raka szyjki – obowiązuje odrębny tryb nadzoru ustalany indywidualnie (często cytologia raz na 6–12 miesięcy przez pierwsze lata).
- Obniżona odporność (np. po przeszczepach, w przebiegu HIV, przy długotrwałej immunosupresji) – program skriningu bywa bardziej intensywny, niezależnie od wieku.
Jeśli wyniki są od lat prawidłowe, a dodatkowo wykonuje się regularnie test HPV, odstępy między badaniami można w wielu przypadkach wydłużyć, ale zawsze po rozmowie z lekarzem prowadzącym.
Kiedy wynik cytologii wymaga pilniejszej reakcji
Nie każda „nieprawidłowa” cytologia oznacza raka lub nawet jego stan przedrakowy. System opisów (np. Bethesda) różnicuje zmiany według ryzyka. W uproszczeniu, większą czujność wymagają przede wszystkim:
- HSIL (wysokiego stopnia śródnabłonkowa neoplazja) – sugeruje obecność zaawansowanej dysplazji; zwykle prowadzi do pilnego skierowania na kolposkopię, a często również biopsję celowaną.
- ASC-H – nie można wykluczyć zmian wysokiego stopnia; również wymaga pogłębienia diagnostyki.
- AGC (atypowe komórki gruczołowe) – dotyczą kanału szyjki lub endometrium; mogą wiązać się z patologią zarówno szyjki, jak i jamy macicy.
Przy opisach typu ASC-US czy LSIL w młodym wieku część zmian może się cofnąć samoistnie, zwłaszcza jeśli układ odpornościowy poradzi sobie z HPV. Po 25.–30. roku życia strategia jest jednak bardziej ostrożna – częściej proponuje się test HPV i szybszą kolposkopię, niż czekanie kilku lat.
Rola testu HPV w profilaktyce po 25. roku życia
Badanie w kierunku HPV wysokiego ryzyka (HR-HPV) staje się po 25.–30. roku życia jednym z filarów profilaktyki raka szyjki macicy. Można wyróżnić trzy główne sytuacje, w których test jest szczególnie użyteczny:
- Uzupełnienie nieprawidłowej cytologii – np. przy wyniku ASC-US dodatni test HR-HPV uzasadnia szybszą kolposkopię, a ujemny pozwala na spokojniejsze monitorowanie.
- Badanie przesiewowe „co kilka lat” – u części kobiet cytologię i test HPV wykonuje się jednocześnie („co-testing”). Jeśli obie próbki są prawidłowe, ryzyko istotnych zmian jest przez kilka lat bardzo niskie.
- Kontrola po leczeniu dysplazji szyjki – utrzymująca się obecność wirusa zwiększa ryzyko nawrotu zmian i wpływa na plan dalszych kontroli.
Nie ma jednej uniwersalnej strategii: u kobiety z licznymi partnerami, palącej papierosy, z obniżoną odpornością test HPV włączony wcześniej i wykonywany częściej daje realny zysk diagnostyczny. U osoby z jednym stałym partnerem, zaszczepionej przeciw HPV, ze stabilnymi wynikami cytologii – harmonogram można uprościć.
Przygotowanie do cytologii a jakość wyniku
Na wiarygodność cytologii wpływa kilka technicznych detali. W praktyce, aby zwiększyć szansę na „reprezentatywną” próbkę, dobrze jest:
- zaplanować badanie w pierwszej połowie cyklu, poza miesiączką i intensywnymi krwawieniami,
- przez 24–48 godzin przed pobraniem unikać współżycia oraz irygacji,
- nie stosować globulek i żeli dopochwowych (chyba że lekarz każe inaczej); resztki preparatów potrafią utrudnić ocenę komórek,
- poinformować lekarza o przyjmowanych lekach hormonalnych, wcześniejszym leczeniu szyjki (np. koagulacja, LEEP), ciążach i poronieniach.
Jeśli obraz cytologiczny jest nieczytelny (np. zbyt obfite krwawienie, stan zapalny), laboratorium może opisać preparat jako niediagnostyczny lub wymagać szybszego powtórzenia badania.
Cytologia u kobiet po porodach, poronieniach i zabiegach na szyjce
Po zdarzeniach położniczych lub zabiegowych szyjka bywa zbliznowaciała, ma inny kształt i reaguje bardziej wrażliwie. Harmonogram cytologii po takich sytuacjach ustala się indywidualnie:
- Po porodzie – pierwszy okres połogu nie jest dobrym momentem do pobierania cytologii. Zwykle czeka się kilka miesięcy, aż nabłonek wróci do stabilnego obrazu.
- Po zabiegu LEEP/konizacji – pierwsze kontrole (cytologia + często test HPV) planuje się w odstępach 6–12 miesięcy, a dopiero później, przy stabilnych wynikach, można przejść na rzadsze badania.
- Po poronieniach i łyżeczkowaniu – lekarz często łączy kontrolę cytologiczną z oceną gojenia szyjki i jamy macicy, ale decyzja zależy od rodzaju zabiegu i wcześniejszych wyników.
Czasem konieczna jest współpraca z lekarzem, który wykonywał zabieg, aby ustalić, jak duży fragment szyjki usunięto i jak może to wpływać na dalszą profilaktykę oraz potencjalne ciąże.
Rozszerzona profilaktyka po 25. roku życia: piersi, hormony, styl życia
Samobadanie i badania piersi w praktyce
Po 25. roku życia piersi wchodzą na stałe do programu profilaktyki ginekologicznej. Podstawą jest regularne samobadanie, najlepiej zawsze w podobnym dniu cyklu (np. 5–10 dzień). W trakcie wizyt kontrolnych:
- lekarz może wykonać badanie palpacyjne piersi – w pozycji leżącej i stojącej, z oceną pach i nadobojczyków,
- w określonych sytuacjach (obciążający wywiad rodzinny, wyczuwalne zgrubienia, wcześniejsze zmiany) zleca się USG piersi już po 25.–30. roku życia,
- u kobiet z wysokim ryzykiem raka piersi (mutacje BRCA1/BRCA2, silny dodatni wywiad rodzinny) planuje się ścisły program nadzoru, zwykle w porozumieniu z onkologiem.
Jeśli w trakcie samobadania wyczujesz zgrubienie, zmianę kształtu piersi, wciągnięcie brodawki lub krwawą wydzielinę, zgłoszenie się na wcześniejszą wizytę jest uzasadnione niezależnie od „terminu kontrolnego”.
Ginekolog a kontrola gospodarki hormonalnej
Po 25. roku życia coraz częściej pojawiają się pytania o zespół policystycznych jajników (PCOS), zaburzenia owulacji czy problemy z tarczycą. W gabinecie ginekologicznym spina się to zwykle w spójny plan:
- przy nieregularnych cyklach, nadmiernym owłosieniu, trądziku czy przybieraniu na wadze lekarz może zaproponować USG jajników i pakiet badań hormonalnych (FSH, LH, estradiol, progesteron, czasem prolaktyna, androgeny),
- w przypadku bardzo skąpych miesiączek lub ich zaniku koryguje się kaloryczność diety, aktywność fizyczną, czasem rozważa się wpływ przewlekłego stresu i chorób przewlekłych,
- przy podejrzeniu chorób tarczycy, hiperprolaktynemii czy insulinooporności zwykle konieczna jest współpraca z endokrynologiem.
Sama cytologia nie „widzi” zaburzeń hormonalnych – ich obraz odzwierciedla raczej USG jajników, charakter krwawień i wyniki badań laboratoryjnych. Dlatego przy każdej kontroli dobrze jest zgłaszać zmiany w cyklu, nawet jeśli wydają się błahe.
Styl życia a ryzyko chorób ginekologicznych
Profilaktyka po 25. roku życia coraz bardziej opiera się na modyfikacji czynników ryzyka. Kilka z nich ma szczególnie duże znaczenie:
- Palenie papierosów – zwiększa ryzyko przetrwałej infekcji HPV i rozwoju dysplazji szyjki, wpływa też na przebieg endometriozy i gojenie po zabiegach.
- Masa ciała – nadwaga sprzyja zaburzeniom owulacji, przerostowi endometrium, a w konsekwencji zwiększa ryzyko rozrostów i raka błony śluzowej macicy.
- Aktywność fizyczna – łagodzi objawy PMS, poprawia wrażliwość na insulinę, wspiera regulację cykli u kobiet z PCOS.
- Alkohol – w nadmiarze wpływa na metabolizm estrogenów i progesteronu, może nasilać dolegliwości związane z piersiami i cyklem.
W praktyce ginekolog coraz częściej funkcjonuje jako koordynator opieki nad zdrowiem reprodukcyjnym, ale też partner w planowaniu zmian stylu życia: od redukcji masy ciała po dobór bezpiecznej aktywności przy konkretnych chorobach (np. mięśniaki, endometrioza).
Profilaktyka a planowanie ciąży po 25. roku życia
Ocena płodności i rezerwy jajnikowej
U części kobiet po 25.–30. roku życia wizyta ginekologiczna naturalnie łączy się z pytaniem „czy wszystko jest w porządku, jeśli za jakiś czas chciałabym zajść w ciążę”. Ocena płodności obejmuje zwykle:
- USG jajników z oceną liczby pęcherzyków antralnych (AFC),
- czasem oznaczenie AMH (hormonu antymüllerowskiego) jako wskaźnika rezerwy jajnikowej, szczególnie przy obciążającym wywiadzie (wcześniejsze operacje na jajnikach, chemioterapia, endometrioza),
- analizę regularności cyklu i objawów owulacji (bóle okołoowulacyjne, zmiana śluzu),
- omówienie chorób przewlekłych (np. choroby tarczycy, cukrzyca, trombofilie), które mogą wpływać na przebieg ciąży.
Profilaktyka w tym kontekście oznacza często rozpoznanie problemów, zanim pojawi się długotrwałe, bezskuteczne staranie o dziecko. Wcześnie wykryte zaburzenia owulacji, niedomoga lutealna czy PCOS zwiększają szansę na skuteczne i mniej inwazyjne leczenie.
Badania przedkoncepcyjne w ramach profilaktyki
Jeśli planujesz ciążę w najbliższych latach, podczas rutynowych wizyt można stopniowo uzupełniać tzw. pakiet przedkoncepcyjny. Najczęściej obejmuje on:
- aktualną cytologię i ocenę szyjki (przed ciążą lepiej wyjaśnić wszystkie wątpliwe wyniki),
- USG narządu rodnego – ocena jamy macicy, mięśniaków, polipów, torbieli jajników, ognisk endometriozy,
- oznaczenie grupy krwi i czynnika Rh, ewentualnie przeciwciał odpornościowych,
- sprawdzenie odporności na różyczkę, ospę wietrzną i inne zakażenia istotne w ciąży,
- podstawowe badania ogólne (morfologia, TSH, glikemia), zależnie od wywiadu również badania w kierunku chorób przenoszonych drogą płciową.
Do tego dochodzi omówienie suplementacji kwasu foliowego i ewentualnie innych składników (jod, witamina D, żelazo) jeszcze zanim dojdzie do zapłodnienia. Dobrze zaplanowana profilaktyka zmniejsza ryzyko powikłań tak w pierwszym trymestrze, jak i w dalszym przebiegu ciąży.
Antykoncepcja a zdrowie ginekologiczne po 25. roku życia
Po 25. roku życia wybór metody antykoncepcji łączy się już nie tylko z ochroną przed nieplanowaną ciążą, ale też z wpływem na cykl, skórę, bóle miesiączkowe czy przebieg konkretnych chorób. W gabinecie często analizuje się:
Najczęściej zadawane pytania (FAQ)
Jak często po 25. roku życia iść do ginekologa, jeśli nic mnie nie boli?
Po 25. roku życia zaleca się wizytę kontrolną u ginekologa minimum raz w roku, nawet jeśli nie masz żadnych dolegliwości. Jeśli w rodzinie występowały nowotwory narządu rodnego, masz obniżoną odporność, palisz papierosy albo stosujesz przewlekle leki (np. sterydy, leki immunosupresyjne), odstępy między wizytami mogą być krótsze – ustala się to indywidualnie.
Brak objawów nie wyklucza wczesnych zmian przedrakowych szyjki macicy, początkowej endometriozy czy torbieli jajników. Te problemy często wychodzą dopiero w badaniu ginekologicznym, cytologii lub USG.
Jak często robić cytologię po 25. roku życia?
Jeśli jesteś zdrowa, masz prawidłowe wyniki wcześniejszych badań i nie należysz do grupy wysokiego ryzyka, cytologię zaleca się co 3 lata. W praktyce wiele kobiet wykonuje ją częściej – co 1–2 lata – zwłaszcza przy częstej zmianie partnerów, paleniu papierosów czy wcześniejszych nieprawidłowych wynikach.
Przy nieprawidłowej cytologii (np. ASC-US, LSIL, HSIL) lekarz może zalecić wcześniejszą kontrolę, kolposkopię lub co-test (cytologia + test HPV). Harmonogram zawsze dopasowuje się do konkretnej sytuacji, dlatego ważna jest ciągłość opieki w jednym gabinecie.
Jakie badania profilaktyczne powinnam robić po 25. roku życia u ginekologa?
Podstawowy pakiet profilaktyczny u kobiety po 25. roku życia zwykle obejmuje:
- wywiad medyczny (cykle, objawy, antykoncepcja, choroby towarzyszące, styl życia),
- badanie ginekologiczne z wziernikiem,
- badanie dwuręczne (palpacyjne) narządu rodnego,
- cytologię szyjki macicy,
- USG przezpochwowe (ocena macicy, endometrium, jajników).
W zależności od sytuacji lekarz może rozszerzyć diagnostykę o test HPV, badania w kierunku chorób przenoszonych drogą płciową (np. chlamydioza) czy badania hormonalne, jeśli zgłaszasz nieregularne cykle, problemy z owulacją lub objawy PCOS.
Czy po 25. roku życia powinnam zrobić test HPV, jeśli mam prawidłową cytologię?
Test HPV nie jest obowiązkowy przy prawidłowej cytologii, ale coraz częściej rekomenduje się tzw. co-test, czyli cytologię + test HPV, szczególnie po kilku latach aktywności seksualnej. Dzięki temu można wykryć przewlekłe zakażenie typami wysokiego ryzyka (np. 16, 18), zanim pojawią się zmiany w cytologii.
Jeśli palisz papierosy, masz osłabioną odporność, często zmieniasz partnerów seksualnych lub poprzednie cytologie były „na granicy normy”, test HPV jest szczególnie uzasadniony. Decyzję podejmuj razem z lekarzem – biorąc pod uwagę Twój wiek, wyniki badań i styl życia.
Jak styl życia po 25. roku życia wpływa na hormony i zdrowie intymne?
Przewlekły stres, mała ilość snu, siedząca praca, nieregularne posiłki i używki (papierosy, alkohol, energetyki) zaburzają równowagę hormonalną. Mogą pojawić się: nieregularne cykle, silniejszy PMS, wahania nastroju, spadek libido, a także większa podatność na infekcje intymne.
Palenie papierosów dodatkowo osłabia mikrokrążenie i odporność błon śluzowych, co utrudnia organizmowi „pozbycie się” HPV i sprzyja zmianom przedrakowym szyjki macicy. Z kolei gwałtowne chudnięcie lub tycie może rozregulować owulację i zaburzyć pracę tarczycy, która jest ściśle powiązana z układem rozrodczym.
Jak rozpoznać, że nawracające infekcje intymne wymagają szerszej diagnostyki?
Niepokój powinny budzić sytuacje, gdy infekcje (świąd, pieczenie, zmienione upławy, nieprzyjemny zapach, ból przy współżyciu) wracają kilka razy w roku lub trudno je wyleczyć standardowymi preparatami. Wtedy potrzebna jest ocena przyczyny, a nie tylko „gaszenie pożaru” kolejną globulką.
W takich przypadkach lekarz zwykle zleca dokładniejsze badania: posiew z pochwy i szyjki, testy w kierunku rzęsistka, chlamydii czy innych infekcji przenoszonych drogą płciową, a czasem także ocenę glikemii czy hormonów (np. przy współistniejącym PCOS). Nawracające infekcje mogą też być sygnałem obniżonej odporności lub zaburzeń flory bakteryjnej pochwy.
Czy jeśli planuję ciążę po 30., to profilaktyka po 25. roku życia wygląda inaczej?
Jeśli planujesz ciążę „za kilka lat”, profilaktyka nadal opiera się na regularnych wizytach, cytologii i USG, ale większy nacisk kładzie się na stabilny cykl, leczenie ewentualnych infekcji i kontrolę przewlekłych chorób (np. tarczycy, insulinooporności, PCOS). Celem jest wejście w okres starań o ciążę w jak najlepszej „formie ginekologicznej”.
Jeżeli natomiast stosujesz antykoncepcję hormonalną lub wkładkę i odkładasz ciążę, ważne jest monitorowanie, jak organizm reaguje na wybraną metodę, regularna kontrola szyjki macicy i endometrium oraz szybkie reagowanie na nietypowe krwawienia czy ból. W obu scenariuszach fundament jest ten sam: ciągłość opieki i plan badań ustalony z jednym lekarzem.
Najważniejsze wnioski
- Po 25. roku życia organizm wchodzi w stabilniejszą fazę hormonalną, a jednocześnie kumulują się lata aktywności seksualnej, stresu i zmian stylu życia – to moment, w którym regularna profilaktyka ginekologiczna staje się kluczowa.
- Podstawą dbania o zdrowie intymne w tym wieku są systematyczne wizyty u ginekologa oraz wykonywanie cytologii szyjki macicy co kilka lat, niezależnie od tego, czy kobieta planuje ciążę, czy stosuje antykoncepcję.
- Styl życia (przewlekły stres, praca siedząca, brak ruchu, palenie, niestabilna dieta) bezpośrednio wpływa na gospodarkę hormonalną, regularność cyklu, odporność i skłonność do infekcji intymnych.
- Najczęstsze problemy po 25. roku życia to nawracające infekcje intymne, zaburzenia cyklu, pierwsze objawy endometriozy lub PCOS, choroby przenoszone drogą płciową oraz wczesne zmiany przedrakowe szyjki macicy – często o skąpych lub wręcz niewidocznych objawach.
- Ryzyko zmian przedrakowych szyjki macicy rośnie po kilku latach od rozpoczęcia współżycia, zwłaszcza przy przewlekłym zakażeniu HPV wysokiego ryzyka i paleniu papierosów, dlatego kluczowe są badania przesiewowe (cytologia, ewentualnie test HPV) i leczenie stanów zapalnych.
- Brak dolegliwości nie jest równoznaczny ze zdrowiem – wiele zakażeń (np. chlamydią) i zmian w jajnikach czy szyjce macicy rozwija się po cichu, a jedyną szansą na wczesne wykrycie są badania kontrolne, a nie samopoczucie.
Źródła
- Zalecenia dotyczące profilaktyki i wczesnego wykrywania raka szyjki macicy. Polskie Towarzystwo Ginekologów i Położników (2019) – Polskie rekomendacje badań cytologicznych i testów HPV
- Cervical cancer screening and prevention. World Health Organization (2021) – Zalecenia WHO dotyczące cytologii, testów HPV i profilaktyki raka szyjki
- U.S. Medical Eligibility Criteria for Contraceptive Use. Centers for Disease Control and Prevention (2016) – Bezpieczeństwo antykoncepcji, wpływ chorób przewlekłych i stylu życia
- The influence of lifestyle factors on reproductive health. Human Reproduction Update (2014) – Przegląd wpływu stresu, masy ciała, palenia i alkoholu na płodność





